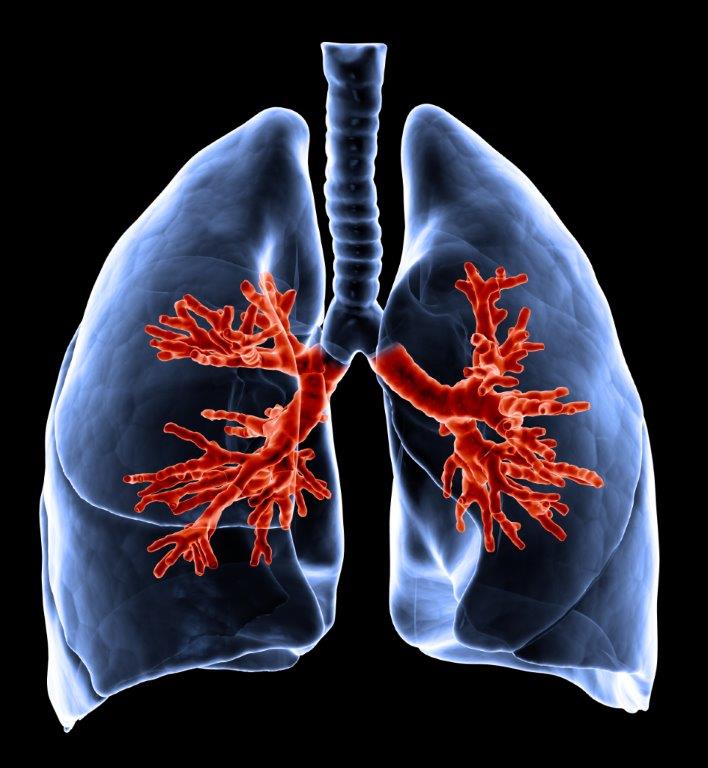
A bronquite crónica é uma das principais doenças (a par do enfisema pulmonar) do conjunto de doenças respiratórias denominadas de Doença Pulmonar Obstrutiva Crónica – DPOC. Na bronquite crónica, as vias respiratórias ficam obstruídas pela expectoração (purulenta ou não), havendo dificuldade na passagem de ar, dificultada pela inflamação e pelo espessamento da mucosa brônquica. Por estas razões a falta de ar (dispneia) é uma das principais características clínicas da bronquite crónica ou das suas agudizações.
Contudo, manifesta-se também com tosse frequente e produção aumentada de expectoração. Esta tosse é definida como crónica quando ocorre pelo menos em 3 meses do ano, durante 2 anos consecutivos.
Em Portugal calcula-se em 700 mil o número de doentes com bronquite crónica, sendo que o tabagismo é a primeira causa de bronquite crónica, sendo responsável por 90 por cento de todos os casos documentados de DPOC.
Porém, não só os fumadores correm o risco de desenvolver estas doenças, já que os ex-fumadores e qualquer pessoa constantemente exposta ao fumo do tabaco (fumadores passivos) são também potenciais candidatos, assim como aqueles expostos a poluentes irritantes.
A medida fundamental para travar o avanço da bronquite crónica é a eliminação do factor causador, ou seja, o tabagismo. Em muitos casos permite recuperar a capacidade respiratória, apesar de não tão satisfatória como a dos fumadores antes da produção de lesões pulmonares irreparáveis, mas pelo menos superior à existente enquanto se mantém esse hábito. A adopção precoce desta medida, logo que se manifestam os sintomas da bronquite crónica, é o suficiente para resolver o problema e prevenir complicações.
De qualquer forma, lamentavelmente, sempre que as lesões brônquicas e pulmonares sejam permanentes, embora seja aconselhável o abandono do consumo de tabaco, isso não será suficiente para evitar todos os problemas provocados por uma bronquite crónica - serão necessárias algumas medidas terapêuticas.
Sintomas
A manifestação típica da bronquite crónica é uma tosse acompanhada de expectoração, sendo este um mecanismo através do qual as secreções acumuladas nos brônquios conseguem ser expulsas para o exterior. Trata-se de uma tosse persistente que, embora surja de maneira lenta e progressiva, acaba por se intensificar com o decorrer dos anos.
De início, a expectoração é mucosa, ou seja, esbranquiçada ou mesmo incolor, do tipo clara de ovo. Contudo, com o decorrer do tempo, a tosse e a expectoração, embora sejam mais intensas de manhã, vão surgindo também durante o dia, por vezes sob a forma de acessos muito violentos acompanhados por uma sensação de dificuldade respiratória.
Os sintomas da bronquite vão-se acentuando, regra geral periodicamente através do desenvolvimento de agudizações, ou seja, episódios de bronquite aguda que costumam durar entre duas ou três semanas. Estas agudizações são mais comuns no Inverno e provocam, além de um aumento da frequência e intensidade da tosse e alterações da expectoração (mais espessa e de cor amarelada ou esverdeada), febre, mal-estar geral, dores e outras manifestações típicas.
Os sintomas agudos cedem com o tratamento adequado, após a resolução da infecção, ao contrário da tosse e da expectoração, que ficam mais intensas após cada episódio de bronquite aguda. Com o passar do tempo e à medida que as defesas brônquicas sofrem uma progressiva deterioração, os episódios agudos tornam-se mais frequentes e prolongados, por vezes sucedendo-se uns após os outros durante grande parte do ano.
Quando a doença atinge maior gravidade, as alterações persistentes da mucosa brônquica provocam uma obstrução da passagem do ar para os pulmões, o que origina uma característica sensação de dificuldade respiratória, ou dispneia, ao princípio apenas quando se realiza algum esforço, mas gradualmente mais contínua, chegando a dificultar as actividades quotidianas.
Irritabilidade, tremores, confusão mental, sonolência, coma e convulsão podem estar presentes nos casos mais graves.
Complicações
Além de favorecer os episódios de bronquite aguda, a progressiva evolução da bronquite crónica provoca complicações que, salvo casos muito raros em que sejam eliminadas as causas, acabam por se manifestar com maior ou menor frequência em todos os indivíduos afectados diminuindo progressivamente a sua qualidade de vida.
A complicação mais comum é provocada pela inflamação da mucosa e o estreitamento dos brônquios, especialmente dos mais finos, pois provoca uma obstrução à passagem do ar, perturbando particularmente a saída de ar dos pulmões. Como consequência, embora penetre com uma certa facilidade nos sacos alveolares em cada inspiração, o ar não consegue sair em perfeitas condições ao longo da expiração, provocando um progressivo aumento da pressão no seu interior, o que facilita a ruptura das finas paredes alveolares, dando origem ao desenvolvimento de um enfisema, uma doença que se caracteriza pela dilatação alveolar e pelo consequente défice da função respiratória.
Esta situação provoca, a médio prazo, uma insuficiência respiratória, devido à diminuição das trocas gasosas entre o ar e o sangue dos pulmões, com um consequente défice de oxigenação e um aumento da concentração de dióxido de carbono que, por não ser adequadamente eliminado, vai-se acumulando no organismo. Nessa altura, para além dos sintomas típicos, tais como cansaço, dificuldade respiratória e coloração azulada da pele (cianose), a bronquite crónica provoca outro perigo, pois a medula óssea, ao tentar compensar a situação, de modo a aproveitar ao máximo o oxigénio presente no ar proveniente dos pulmões, fabrica glóbulos vermelhos em excesso, provocando um aumento da viscosidade do sangue e o consequente perigo de trombose ou embolias.
Por outro lado, o défice de ventilação de algumas zonas dos pulmões provoca alterações na circulação pulmonar, as quais originam uma sobrecarga do coração, um órgão que tem que fazer um esforço maior para impulsionar o sangue para os pulmões, de modo a proceder a sua oxigenação. A longo prazo, este esforço excessivo, adicionado ao próprio défice de oxigenação do miocárdio, pode originar uma insuficiência cardíaca, uma habitual complicação da bronquite crónica de longa duração que origina uma deterioração ainda mais significativa da qualidade de vida dos doentes.
Tratamento
É fundamental que todas as pessoas com bronquite crónica cessem hábitos tabágicos, evitem os ambientes contaminados e não se exponham ao frio, pois favorecem o aparecimento de complicações infecciosas agudas.
A estes doentes aconselha-se a administração anual da vacina antigripal como medida de precaução e, para além disso, em alguns casos, o médico deve igualmente prescrever antibióticos durante as épocas frias, como prevenção.
Para melhorar a ventilação pulmonar, normalmente, recorre-se utilização de fármacos broncodilatadores, de diferentes tipos, administrados por via sistémica ou por aerossóis. Também se podem utilizar medicamentos destinados a fluidificar as secreções brônquicas e facilitar a expectoração, embora o método mais simples e eficaz consista em assegurar uma adequada ingestão de líquidos.
Como tratamento complementar, de acordo com as necessidades de cada caso, pode-se proceder a uma fisioterapia respiratória, por exemplo, para fortalecer a musculatura implicada e também para aprender a expulsar de forma mais eficaz as secreções brônquicas através da tosse.
A prática regular de uma actividade física moderada e o cumprimento de uma alimentação equilibrada que previna ou combata o excesso de peso são medidas que também devem ser seguidas.
Por ultimo, em caso de desenvolvimento de um quadro de insuficiência respiratória como complicação da doença, devem ser implementadas as terapêuticas adequadas para atenuar o problema, entre as quais se incluem o internamento hospitalar do paciente e a administração de oxigénio em baixo débito durante o tempo necessário.