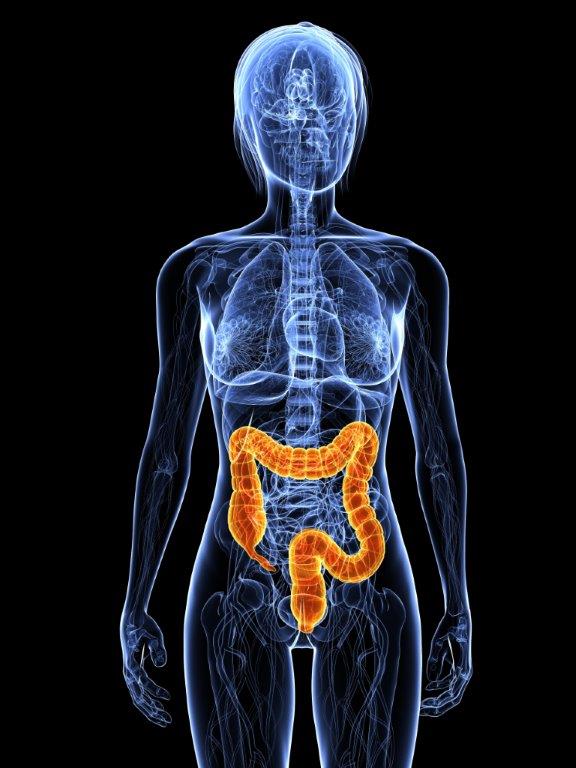
Assinala-se anualmente a 19 de Maio o Dia Mundial da Doença Inflamatória Intestinal (DII), uma perturbação crónica que engloba duas patologias. “A Doença de Crohn, que se caracteriza por uma inflamação crónica que pode afectar qualquer segmento do tubo digestivo, comprometendo, mais frequentemente, o intestino delgado no seu segmento terminal (íleo), e a Colite Ulcerosa, doença crónica que afecta a camada interna (mucosa) que reveste o intestino grosso ou cólon, deixando-a inflamada e com pequenas feridas na superfície (úlceras) que podem sangrar”, explica João Machado, presidente da Associação Portuguesa da Doença Inflamatória do Intestino (APDII).
A doença evolui, caracteristicamente, por períodos de agravamento e remissão, sendo que a diarreia, a dor abdominal, a fadiga, a febre, o emagrecimento, e sangue nas fezes são os sinais e sintomas mais frequentes destas patologias.
Dia Mundial
A existência de um dia dedicado à DII permite, segundo João Machado, “divulgar a doença e os seus sintomas, sensibilizando as pessoas para a necessidade de quando em presença destes sintomas, recorrerem a um Gastroenterologista visando a obtenção de um diagnóstico e caso se confirme, efectuarem assim que possível medicação adequada”. Para além disso, acrescenta o responsável, “permite sensibilizar os órgãos do poder, que a doença existe, que afecta cerca de 20 mil portugueses e que se não forem devidamente tratados, terão seguramente custos mais elevados para o Estado, com internamentos e cirurgias e com o aumento do absentismo laboral”. Por outro lado, ajuda a desmistificar alguns dos mitos existentes sobre estas patologias.
Para assinalar a efeméride estão programadas duas acções que decorrem em simultâneo em Lisboa (Praça Luís de Camões) e no Porto (Praça D. João I) e pretendem sensibilizar a população para o desconforto social sentido muitas vezes pelos doentes. “Nas praças referidas, haverá uma pirâmide de papel higiénico que representa os metros de papel que um doente gasta por ano - composta ainda por mensagens-chave como a comparação deste gasto anual com o total de quilómetros de uma meia maratona ou mesmo de uma maratona -; de um actor sentado numa sanita, ao lado desta pirâmide, de forma a representar o conceito do número de horas que uma pessoa com esta doença passa numa casa de banho, o que acaba por ser uma limitação ao nível social e profissional; de vários promotores (entre 5 e 10) que andarão pelo local com uma sanita às costas - o que representa o peso que a doença tem na vida das pessoas -, sensibilizando a população para as doenças inflamatórias do intestino”, explica João Machado.
Neste dia, a principal mensagem que o presidente gostava de ver difundida é a necessidade de estar atento a alguns sinais, tais como: enfartamentos frequentes, vómitos, dores abdominais fortes e diarreias frequentes. “Nestes casos deve consultar o seu gastroenterologista de forma a despistar se não poderá estar na presença de uma DII. Quanto mais cedo for efectuado o diagnóstico, mais fácil será controlar a evolução da doença. Existem tratamentos e medicamentos que permitem que os doentes possam fazer uma vida normal”, sublinha João Machado.
A doença
“Não se conhecem as causas da DII, ou por que algumas pessoas são portadoras dessa doença e outras não. Não parece haver nenhuma característica comum entre as pessoas portadoras da patologia. Qualquer um pode desenvolver essa doença, não importando o sexo, a raça, ou a idade”, comenta o presidente da APDI, acrescentando que, “há uma tendência em filhos e outros parentes de portadores da doença de desenvolvê-la também. Isso pode ocorrer por factores genéticos”.
Embora a doença possa aparecer em qualquer idade, na maior parte dos casos os doentes são diagnosticados na segunda ou terceira década de vida, sendo que a prevalência é maior nas mulheres. E alerta que, “é muito provável que existam casos por diagnosticar, uma vez que a doença pode afectar vários segmentos do tudo digestivo, e o diagnóstico nem sempre é fácil de despistar”.
De acordo com um estudo de prevalência da DII em Portugal (Pharmacoepidemiology and Drug Safety, 2010;19:499-510), verificou-se um aumento de 68/100.000 doentes em 2003 para 146/100.000 doentes em 2007. Para a Colite Ulcerosa, a prevalência aumentou de 42/100.000 doentes em 2003 para 71/100.000 doentes em 2007. Para a Doença de Crohn, a prevalência aumentou de 43/100.000 doentes em 2003 para 73/100.000 doentes em 2007.
Curar, tratar ou controlar
“Ambas as doenças são crónicas, para as quais, ainda não existe cura, mas felizmente existem tratamentos que permitem o controlo da doença”, refere sublinhando que, o controlo da doença é habitualmente feito com acompanhamento médico especializado e regular, bem como através da realização de exames complementares de diagnóstico.
“Os tratamentos são farmacológicos, sendo que na fase de agudização da doença, o doente tem de ter alguns cuidados com a alimentação, deverá dentro do possível evitar situações de stress e evitar grandes esforços físicos”, recomenda, frisando que quando o doente se encontra na fase de remissão (sem sintomatologia), pode fazer uma vida perfeitamente normal. Por vezes poderá ser necessário recorrer a tratamento cirúrgico.
João Machado acredita que, “actualmente, não existem constrangimentos no acesso aos tratamentos, apesar de existirem medicamentos de última geração denominados correntemente por biológicos, prescritos quando outro tipo de medicação deixou de resultar, são totalmente comparticipados pelo Estado. Estes medicamentos ainda têm um custo elevado, pelo que face às restrições orçamentais que têm sido impostas aos hospitais, há sempre o risco, de ser protelado o acesso dos doentes a este tipo de medicamento, por razões meramente economicistas”. No entanto, João Machado salienta que “queremos acreditar que tal não acontece, nem irá acontecer”.
Qualidade de vida dos doentes
Estes doentes podem ter a sua qualidade de vida afectada, quer social quer laboral, na fase aguda da doença. “Há doentes que por força da sintomatologia têm de, frequentemente, se ausentar do serviço e nos casos mais complexos, por períodos longos, principalmente quando precisam de internamento para tratamento cirúrgico. Este facto leva por vezes a perdas dos postos de trabalho”, lamenta o presidente.
No aspecto social, o isolamento é a medida que estes doentes encontram para lidar com a doença, podendo também afectar o convívio familiar, originando por vezes fins de relacionamentos. “Todas estas situações, fazem com que alguns doentes entrem em depressão, tendo que recorrer a apoio psicológico”.
Mas para além do impacto social, o presidente realça o impacto económico significativo e de vária ordem. “O custo dos exames complementares de diagnóstico, dos medicamentos que na sua maioria não são totalmente comparticipados e dos complementos alimentares e vitamínicos cujo custo tem de ser suportado totalmente pelo doente, dado que não têm qualquer comparticipação”, explica. Por outro lado, acrescenta, “quando por força da doença, perdem o seu posto de trabalho, ficando impossibilitados de obterem rendimentos”.
Também, o não acesso aos cuidados médicos e tratamentos adequados, acabará por inevitavelmente ver agravada a sua doença e de ter de recorrer a tratamentos cirúrgicos, com os custos associados aos internamentos hospitalares e cirúrgicos. Por outro lado contribuem para o aumento significativo do absentismo.
Tudo isto custos directos e indirectos que têm de ser contabilizados.
Principais mitos associados
Um dos principais prende-se com a ideia de que um doente com DII, tem de fazer restrições alimentares toda a vida. Este facto faz com que alguns doentes desenvolvam anemias com consequências graves para a sua saúde. “É preciso salientar que cada caso é um caso. Um alimento que “faz mal” a uma pessoa pode não ter o mesmo efeito noutra. Se necessário o doente deve aconselhar-se com o seu especialista em DII e em casos mais específicos, recorrer a um nutricionista”.
Outro dos mitos com que os doentes são por vezes confrontados é a de que a DII é contagiosa, levantando alguns constrangimentos na utilização comum dos WC’s nas empresas.
Todas as dúvidas e esclarecimentos podem ser obtidos através da Associação Portuguesa da Doença Inflamatória do Intestino – www.apdi.org.pt. Telefones: 22 208 6350 / 93 208 6350, ou por e-mail, para [email protected]
Por expressa opção do autor, o texto não respeita o Acordo Ortográfico