As bactérias (ou, menos frequentemente, os fungos) que penetram na corrente sanguínea ou que, raramente, contaminam o coração durante uma operação de coração aberto podem alojar-se nas válvulas do coração e infectar o endocárdio. As válvulas anómalas ou lesionadas são mais propensas à infecção, mas as normais podem ser infectadas por algumas bactérias agressivas, sobretudo quando chegam em grandes quantidades. As acumulações de bactérias e de coágulos nas válvulas (o que se denomina de vegetações) podem desprender-se e chegar aos órgãos vitais, onde podem bloquear o fluxo de sangue arterial. Estas obstruções são muito graves, pois podem causar um icto, um enfarte do miocárdio, uma infecção e lesões na zona onde se situem.
A endocardite infecciosa pode aparecer repentinamente e chegar a ser mortal em poucos dias (endocardite infecciosa aguda) ou pode desenvolver-se gradualmente e de forma quase despercebida ao longo de semanas ou de vários meses (endocardite infecciosa subaguda).
Causas
Embora não haja normalmente bactérias no sangue, uma ferida na pele, no interior da boca ou nas gengivas (inclusive uma ferida provocada por uma actividade normal como mastigar ou escovar os dentes) permite a uma pequena quantidade de bactérias penetrar na corrente sanguínea.
A gengivite (infecção e inflamação das gengivas), pequenas infecções da pele e infecções em qualquer parte do organismo permitem às bactérias entrar na corrente sanguínea, aumentando o risco de endocardite.
Certos procedimentos cirúrgicos, dentários e médicos também podem introduzir bactérias na circulação sanguínea; por exemplo, o uso de cateteres intravenosos para administrar líquidos, nutrientes ou medicamentos, uma citoscopia (colocação de um tubo para ver o interior da bexiga) ou uma colonoscopia (introdução de um tubo para ver o interior do intestino grosso).
Em pessoas com as válvulas do coração normais, não se verifica qualquer contratempo e os glóbulos brancos destroem estas bactérias. As válvulas lesionadas, no entanto, podem fixar as bactérias, que se alojam no endocárdio e começam a multiplicar-se. Em algumas ocasiões, durante a mudança de uma válvula do coração por uma artificial (protésica) podem introduzir-se bactérias, que costumam ser resistentes aos antibióticos. Os doentes com um defeito congénito ou com alguma anomalia que permite ao sangue passar de um lado para o outro do coração (por exemplo, de um ventrículo para o outro) têm também um maior risco de desenvolver uma endocardite.
A presença de algumas bactérias no sangue (bacteriemia) pode não causar sintomas de imediato, mas pode converter-se numa septicemia, isto é, uma infecção grave no sangue que, geralmente, produz febre, arrepios, tremores e diminuição da pressão arterial. Uma pessoa com uma septicemia tem um elevado risco de desenvolver uma endocardite.
As bactérias que provocam a endocardite bacteriana aguda são, por vezes, suficientemente agressivas para infectar as válvulas normais do coração; as que provocam a endocardite bacteriana subaguda infectam quase sempre as válvulas anormais ou lesionadas. Pôde-se constatar que os casos de endocardite se apresentam normalmente em pessoas com defeitos congénitos das cavidades do coração e das válvulas, em pessoas com válvulas artificiais e em pessoas mais velhas com válvulas lesionadas por uma febre reumática na infância ou com anormalidades da válvula devido à idade. Os que se injectam com drogas correm um risco elevado de endocardite porque muitas vezes injectam bactérias directamente na circulação sanguínea através das agulhas, das seringas ou das soluções de drogas contaminadas.
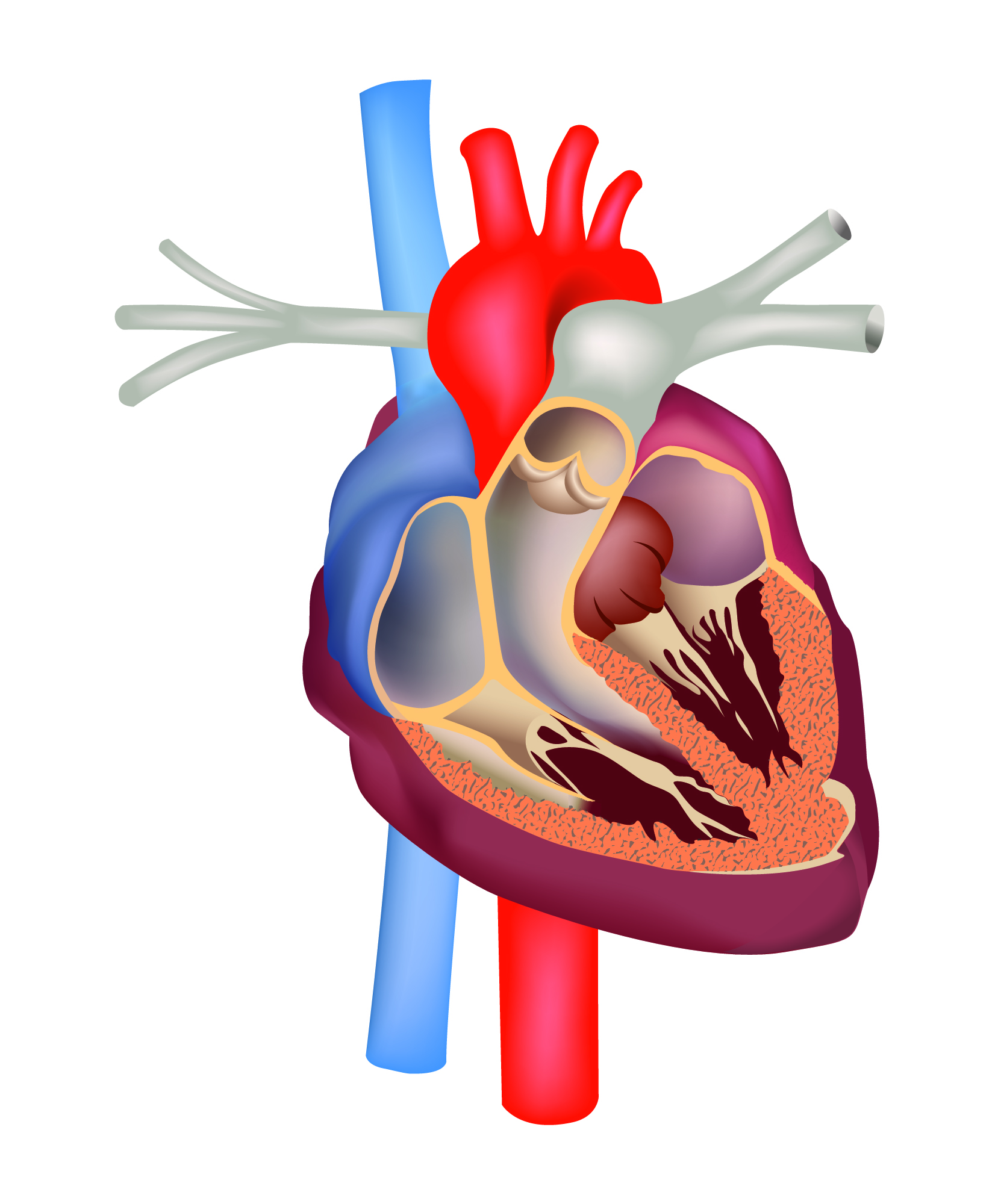
Nos toxicodependentes e nas pessoas que desenvolvem endocardite pelo uso prolongado de um cateter, a válvula de entrada para o ventrículo direito (a válvula tricúspide) é a que se infecta mais frequentemente. Nos outros casos de endocardite, as que resultam infectadas são a válvula de entrada para o ventrículo esquerdo (a válvula mitral) ou a válvula de saída do dito ventrículo (a válvula aórtica).
Numa pessoa com uma válvula artificial, o risco de sofrer uma endocardite infecciosa é maior durante o primeiro ano posterior à substituição; depois deste período, o risco diminui, mas permanece maior que o normal. Por razões desconhecidas, o risco é sempre maior com uma válvula artificial aórtica do que com uma mitral e com uma válvula mecânica mais do que com uma válvula de origem porcina.
Sintomas
A endocardite bacteriana aguda costuma começar repentinamente com febre elevada (39ºC a 40ºC), frequência cardíaca acelerada, cansaço e lesões rápidas e extensas das válvulas. Os fragmentos das vegetações que se desprendem (êmbolos) podem alcançar outras áreas e espalhar a infecção. Pode desenvolver-se pus (abcesso) na base da válvula infectada ou nos pontos onde os êmbolos colidem.
As válvulas podem furar-se e em poucos dias podem verificar-se grandes perdas de sangue pelas mesmas. Em alguns casos, verifica-se choque e os rins e outros órgãos deixam de funcionar (uma afecção denominada síndroma do choque séptico). Finalmente, as infecções arteriais debilitam as paredes dos vasos sanguíneos e provocam a sua ruptura. Isso pode ser mortal, sobretudo, se se produzir no cérebro ou próximo do coração.
A endocardite bacteriana subaguda pode produzir sintomas durante meses antes de as lesões da válvula ou de uma embolia permitirem efectuar um diagnóstico claro.
Os sintomas são cansaço, febre ligeira (37,5ºC a 38,5ºC), perda de peso, suores e diminuição do número dos glóbulos vermelhos (anemia). Suspeita-se de endocardite, numa pessoa com febre sem evidência clara de infecção, se ela apresenta um sopro no coração ou se um sopro existente mudou de características. Pode palpar-se o baço aumentado. Podem aparecer manchas na pele muito pequenas que parecem sardas diminutas; é possível também observá-las no branco dos olhos ou por baixo das unhas dos dedos das mãos. Estas manchas são áreas de minúsculos derrames de sangue provocados por pequenos êmbolos que se desprenderam das válvulas do coração.
Os êmbolos maiores podem causar dores no estômago, obstrução repentina de uma artéria de um braço ou de uma perna, enfarte do miocárdio ou um icto.
Outros sintomas de endocardite bacteriana aguda e subaguda são arrepios, dores articulares, palidez, batimentos cardíacos rápidos, nódulos subcutâneos dolorosos, confusão e presença de sangue na urina.
A endocardite de uma válvula artificial pode ser aguda ou subaguda. Comparada com uma infecção de uma válvula natural, é mais provável que a infecção de uma válvula artificial se propague para o músculo cardíaco da base da válvula e que esta se desprenda. Neste caso, é necessário proceder a uma intervenção cirúrgica urgente para substituir a válvula porque a insuficiência cardíaca devida à perda de sangue através da válvula pode ser mortal. Por outro lado, é também possível que se interrompa o sistema de condução eléctrica do coração, o que provocará uma diminuição da frequência dos batimentos, que poderá causar uma perda de consciência súbita ou inclusive a morte.
Diagnóstico
Quando se suspeita de uma endocardite bacteriana aguda, deve hospitalizar-se o doente para diagnóstico e tratamento. Dado que os sintomas da endocardite bacteriana subaguda são no princípio muito vagos, a infecção pode lesionar as válvulas do coração ou disseminar-se para outros lugares antes de ser diagnosticada. Uma endocardite subaguda não tratada é tão perigosa como a aguda.
Pode suspeitar-se do diagnóstico a partir dos sintomas, sobretudo quando estes aparecem em alguém com predisposição para esta doença. O ecocardiograma, que se baseia na reflexão dos ultra-sons para criar imagens do coração, pode identificar as vegetações das válvulas e as lesões produzidas. Para identificar a bactéria que provoca a doença, colhem-se amostras de sangue para efectuar uma cultura. Dado que a libertação de bactérias para o sangue em quantidade suficiente para que sejam identificadas só ocorre de forma intermitente, colhem-se três ou mais amostras de sangue em momentos diferentes para aumentar a possibilidade de que pelo menos uma delas contenha bactérias suficientes para que cresçam nas culturas em laboratório. No mesmo processo laboratorial, experimentam-se vários antibióticos para escolher o mais eficaz contra a bactéria específica.
Por vezes, não é possível isolar qualquer germe a partir de uma amostra de sangue.
A razão prende-se com o facto de serem necessárias técnicas especiais para cultivar determinadas bactérias ou de o doente ter recebido anteriormente antibióticos que não curaram a infecção mas que reduziram suficientemente a quantidade de bactérias ao ponto de esconderem a sua presença. Há ainda outra possibilidade: a de não se tratar de uma endocardite, mas de outras doenças com sintomas semelhantes, como é o caso de um tumor.
Prevenção e tratamento
Aos doentes com anomalias das válvulas do coração, com válvulas artificiais ou com defeitos congénitos, são-lhes administrados antibióticos a título preventivo antes de procedimentos dentários ou cirúrgicos. Por isso, os dentistas e os cirurgiões devem saber se a pessoa a tratar teve algum problema valvular.
Embora o risco de aparecer uma endocardite não seja muito elevado no decurso de um procedimento cirúrgico e os antibióticos administrados de forma preventiva nem sempre sejam eficazes, as consequências são tão graves que, geralmente, o médico recomenda a administração de antibióticos, como medida de precaução, antes da aplicação daqueles procedimentos.
O tratamento requer quase sempre a admissão num hospital porque a administração de altas doses de antibióticos endovenosos deve fazer-se, pelo menos, durante duas semanas. Os antibióticos por si só nem sempre curam uma infecção numa válvula artificial. Por isso, é preciso recorrer, por vezes, à cirurgia cardíaca, com o objectivo de reparar ou de recolocar as válvulas lesionadas e eliminar as vegetações.