Artrite Reumatóide
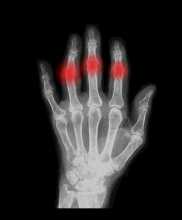
A Artrite Reumatóide (AR) é uma doença reumática sistémica e a forma mais comum de artrite. É uma doença inflamatória que causa dor, edema (inchaço), rigidez e perda de função nas articulações. A inflamação pode afectar diversas articulações, podendo atingir e causar alterações na cartilagem, osso, tendões e ligamentos de diversas articulações.
É característico na AR existir um envolvimento simétrico, ou seja, afectar ambos os punhos ou ambos os joelhos e não apenas uma das localizações. A doença afecta frequentemente os punhos e os dedos (com maior frequência nas articulações perto dos punhos), mas pode também atingir pés, ombros, joelhos, cotovelos, ancas e coluna cervical, entre outros.
Não existem dados estatísticos oficiais, mas calcula-se que haja cerca de 50 a 60 mil portugueses com AR, preferindo o sexo feminino 3 vezes mais do que homens. Habitualmente a doença surge entre os 30 e os 60 anos, embora possa atingir pessoas de qualquer idade - inclusivamente as crianças - bem como de qualquer etnia.
Causa e diagnóstico
A causa da AR é desconhecida, embora se saiba que o sistema imunitário tem um papel importante na inflamação e na doença, uma vez que existe uma resposta errada do sistema imunitário, que reconhece as próprias células como estranhas e ataca-as causando uma resposta inflamatória nas articulações e outros órgãos.
O diagnóstico da doença é baseado na história clínica do doente, na descrição dos sintomas – dor, febre, cansaço, rigidez matinal, edema, etc. – uma vez que não existem análises ou exames que forneçam o diagnóstico a 100%. As análises de sangue ajudam a confirmar o diagnóstico e as radiografias são usadas para ver o atingimento da doença.
Sintomas
Os sintomas da AR são variáveis de pessoa para pessoa, uma vez que cada indivíduo tem a doença de forma diferente. Em algumas pessoas, a AR pode ser ligeira e durar alguns meses ou anos, desaparecendo sem causar grande impacto ou dano. Noutros casos, pode ser moderada e existirem crises de agravamento ocasional, sendo que existem períodos sem queixas. Outras pessoas sentem a doença como sendo grave com crises frequentes e com a actividade da doença a durar anos ou toda a vida, com atingimento grave das articulações e incapacidade muito importante.
Habitualmente, e de uma forma geral, os doentes com AR apresentam em grau variável dor nas articulações (na maior parte simétrica e mais de manhã) muitas vezes com edema ou inchaço, calor e rubor (vermelhidão) das articulações, sensação de rigidez matinal (sentir-se enferrujado ou perro de manhã) que dura mais de 30 minutos e sensação de cansaço que muitas das vezes limita a actividade do doente.
Contudo, é importante ter a noção de que hoje em dia existe um número importante de opções para melhorar a doença e que um diagnóstico precoce faz toda a diferença.
Tratamento
Existe um conjunto alargado de tratamentos para a AR e o especialista indicar-lhe-á o mais adequado à sua AR. O objectivo do tratamento é reduzir a dor e a inflamação, atrasar ou parar o envolvimento e a lesão das articulações e, por fim, melhorar a sensação de bem-estar e manter a pessoa activa e válida para a sociedade.
Para isso são utilizados anti-inflamatórios não esteróides (AINEs) e corticóides, ambos utilizados para reduzir a inflamação e a dor. Os fármacos modificadores da doença - Disease Modifying Antirheumatic Drugs (DMARD’s) – tentam evitar a progressão da doença. Por fim, os medicamentos biotecnológicos, uma nova classe de medicamentos, também estes modificadores da doença, estão indicados apenas para os casos cuja doença não se encontre controlada com os DMARD’s tradicionais, ou quando há intolerância ou efeitos secundários importantes com os DMARD’s tradicionais.
Outros tratamentos
Tratar a AR implica tratá-la globalmente. Ou seja, deve ser utilizada a terapêutica medicamentosa, mas também optar pelo recurso a outras opções: medicina física e de reabilitação, termas, exercício físico e/ou cirurgia ortopédica. Qualquer uma das opções devem ser orientadas pelo especialista e serem personalizadas a cada caso.
A monitorização clínica da AR é extremamente importante e não deve nunca ser descurada. Esta prática serve não só para controlar a actividade inflamatória da doença, para excluir a presença de outras alterações que podem estar associadas quer à AR quer aos medicamentos utilizados, mas igualmente para avaliar a progressão ou não da doença.
Embora não haja cura para a AR, cada vez mais se consegue controlar a doença de forma a tentar a sua remissão. Isto torna-se possível com o seguimento correcto, com o diagnóstico da doença o mais precoce possível e com a introdução de medicamentos cada vez mais eficazes. A área das doenças reumáticas sistémicas, e muito em particular da AR, está em profunda evolução.
Segundo os especialistas, os doentes com AR têm um risco aumentado de doenças cardiovasculares. Por isso, controlar o peso, praticar exercício físico, não fumar e controlar os lípidos do sangue (ex: colesterol, LDL, triglicéridos) é fundamental.
