Maioria dos casos de Esclerose Tuberosa resultam de mutação genética
A Esclerose Tuberosa (ET) é uma doença genética rara que se caracteriza por lesões que podem afectar praticamente todos os órgãos do corpo. Manchas hipopigmentadas na pele e na retina e tumores benignos no coração, olhos, cérebro, rim, pulmão e pele são as lesões mais frequentes.
Estima-se uma incidência de 1 caso em 6000 nascimentos, o que levará à existência de cerca de 500 pessoas em Portugal.
Aproximadamente 1/3 das pessoas com a doença herdam-na directamente de um dos progenitores, enquanto que os restantes 2/3 dos casos resultam de mutações genéticas que surgem de novo no indivíduo afectado. Independentemente da forma como surgiu, sendo uma doença autossómica dominante, é depois transmitida aos filhos com uma probabilidade de 50%
A informação genética alterada nesta doença encontra-se em um de dois genes TSC1 ou TSC2, localizados nos cromossomas 9 e 16 respetivamente. Este erro interfere no normal funcionamento destes genes e conduz à incapacidade de impedir a multiplicação celular e, consequentemente, à formação de tumores distintos.
Apesar da benignidade das células que compõem estes tumores, as consequências do crescimento e invasão locais resultam numa ameaça para a função dos órgãos atingidos.
Sinais e Sintomas
O quadro clínico é extremamente variável. Até na mesma família, os sintomas podem variar de leves a muito graves e atingir órgãos diferentes. Também se pode manifestar em diferentes fases da vida do doente, desde a gestação à idade adulta.
No cérebro, os tumores e tuberomas podem provocar convulsões e epilepsia, perturbações do sono, perturbações intelectuais e comportamentais de gravidade variável, até défice cognitivo grave e autismo. Um tipo menos frequente de tumor (SEGA) pode ainda ser causa de hidrocefalia e hipertensão intracraniana.
Na pele, além das manchas hipopigmentadas, outra lesão frequente é o angiofibroma, constituído por pápulas escuras ou avermelhadas na face que vão aumentando com a idade. Há ainda lesões cutâneas noutros locais, nomeadamente, fibromas dolorosos perto ou sob as unhas.
No rim surgem quistos e angiomiolipomas, tumores benignos mas quando atingem grandes dimensões causam hemorragias graves.
No coração, os tumores benignos tomam o nome de rabdomiomas. Podem estar presentes logo ao nascer ou mesmo antes e ser causa de arritmias, mas tendem a desaparecer com a idade.
Nos pulmões, uma manifestação menos frequente mas temível da ET, atinge sobretudo mulheres em idade adulta e pode conduzir a insuficiência respiratória grave.
Diagnóstico
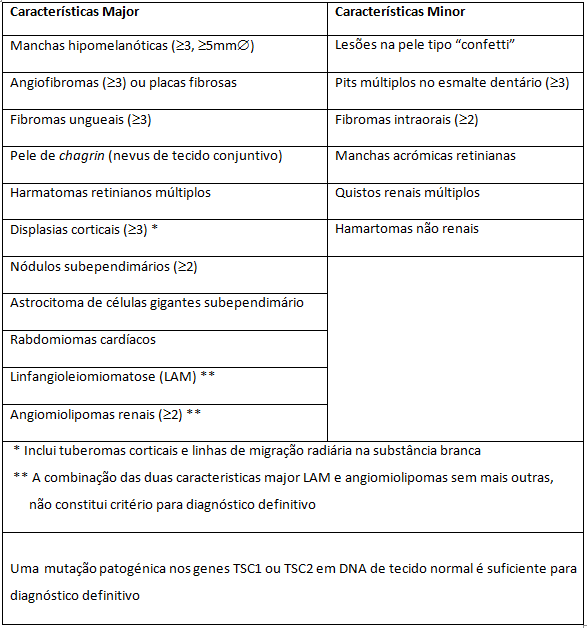
O diagnóstico é feito na presença de vários sintomas que são considerados critérios major e minor.
Prognóstico
O prognóstico desta doença está dependente da gravidade dos sintomas.
Os doentes com sintomas leves têm uma esperança-média de vida normal. Pessoas com ET podem correr risco de vida devido aos tumores cerebrais e renais ou à linfangioleiomiomatose pulmonar.
Vigilância e tratamento
Os doentes com ET necessitam de acompanhamento médico próximo e permanente para garantir o tratamento atempado e adequado. Como esta doença tem uma apresentação multiorgânica, o ideal seria o doente ser seguido por um médico com experiência no diagnóstico e tratamento da ET.
Desta forma, os doentes necessitam de recorrer a consultas de diversas especialidades em função dos órgãos envolvidos (neurologia, nefrologia, urologia, dermatologia, genética e pneumologia). Esta situação traduz-se em desconforto para o doente e para a família, quer pela multiplicidade na referenciação, quer pela ausência do conhecimento transversal da doença por cada um dos especialistas. A criação de centros de referência multidisciplinares especializados em ET é um objectivo importante.
O tratamento da ET é, por enquanto, o tratamento específico de cada sintoma ou manifestação e inclui, caso a caso, os medicamentos antiarrítmicos cardíacos, os fármacos antiepilépticos e as cirurgias para a epilepsia, os moduladores do comportamento ou do sono, as cirurgias de urgência em caso de hidrocefalia ou hemorragia renal, os tratamentos laser das lesões cutâneas ou oculares.
Mais recentemente, têm vindo a ser utilizados novos fármacos que actuam no mecanismo intracelular da própria doença e que já se provaram ter efeito em alguns aspectos da doença como os angiomiolipomas renais, os SEGA intracranianos e a epilepsia.
