Queratite: o que é e como se trata
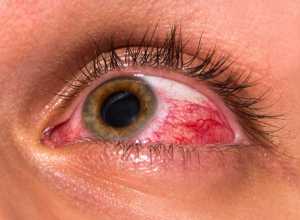
A queratite é um processo inflamatório da córnea, a parte transparente do olho através da qual se vê a cor dos olhos.
As principais causas são de origem infeciosa provocada por vírus, bactérias, fungos ou parasitas. Mas também pode ter outras causas, como sejam os distúrbios que afetam a superfície ocular, como a xeroftalmia (Síndrome de Olho Seco), por exemplo na síndrome de Sjögren ou em pessoas que por diversas causas não conseguem pestanejar ou fechar os olhos ao dormir. Mas, as causas não findam aqui, e, assim, temos a queratite traumática que tem como causas traumas ou agressões externas, i.e. substâncias tóxicas.
Com outras causas menos frequentes, a queratite medicamentosa surge na sequência de alergias a medicamentos, como o uso de alguns colírios, ou, a exposição prolongada à luz ultravioleta sem proteção (óculos de sol, por exemplo), ou na sequência de algumas doenças autoimunes, como a artrite reumatoide ou lúpus.
Por último, convêm também mencionar que a queratite pode também surgir como complicação de uma doença muito mais comum dos olhos, a conjuntivite.
Tipos de Queratite
Há vários tipos de queratite de acordo com a causa, assim temos:
Queratite vírusal, que é um tipo causada por um vírus (infeciosa). Entre os mais comuns, encontra-se o vírus do herpes simples.
Queratite bacteriana, que é um tipo de queratite causada por bactérias. Como principais causas para uma queratite bacteriana encontra-se a utilização de lentes de contacto de forma intensiva ou inadequada com um risco acrescido de 10 a 15 vezes. Entre as bactérias mais frequentes mencione-se o Staphylococcus aureus, Estafilococos coagulase-negativa, Pseudomonas aeruginosa, Corynebacterium, Streptococcus, Micobactérias.
Queratite fúngica, que é um tipo de ceratite causada por fungos, de entre os quais se destacam os do tipo Fusarium, Aspergillus, Candida.
Queratite de origem não infeciosa. Como exemplo de queratite não infeciosa temos as resultantes de traumatismos e agentes irritantes ou tóxicos. Ou, as que estão associadas a doenças autoimunes, como artrite reumatóide, lupus eritematoso disseminado ou acne rosácea.
Ou, podemos classificar de acordo com a sua localização, a saber:
Queratite intersticial é um tipo em que toda a córnea está envolvida no processo infecioso.
Queratite puntata ou punctata é um tipo em que apenas o epitélio corneano está envolvido, como micro úlceras corneanas.
Queratite filamentar filamentosa é um tipo em que as células superficiais da córnea se desprendem (filamentos) provocando pequenas úlceras muito dolorosas e filamentos muito aderentes às úlceras de córnea.
Queratite bolhosa ocorre por edema corneano do estroma, acompanhado de bolhas epiteliais e subepiteliais por perda de células endoteliais ou alterações da junção das células endoteliais. Em casos mais avançados ocorre o espessamento do estroma, vascularização corneana e fibrose subepitelial.
Fatores de risco
Alguns dos fatores de risco mais comuns para contrair ou agravar uma queratite:
- Lentes de contato: o uso prolongado de lentes aumenta o risco de queratite infeciosa ou não infeciosa;
- Imunidade reduzida: se houver um sistema imunológico deficiente seja por doença ou medicamentos;
- Clima quente e húmido aumenta o risco de queratite;
- Corticóides tópicos: O uso de colírios de corticoides pode aumentar o risco de desenvolver uma queratite infeciosa ou agravar queratites já existentes;
- Lesão ocular prévia, doentes que tiveram uma lesão na córnea no passado, então possuem um risco acrescido para desenvolver ceratite ocular;
- Episódio anterior de queratite implica risco acrescido de repetir episódio.
Há uma longa lista de doenças sistémicas que podem apresentar ou agravar queratites, a saber:
- Anormalidades metabólicas (mucopolissacaridose ou mucolipidose);
- Exposição corneana, i.e. paralisia de nervo facial, diminuição de sensibilidade corneana por infeção previa por herpes, em concomitância com olho seco;
- Doenças autoimunes como artrite reumatóide, lupus eritematoso sistémico
Sintomas
Os sinais e sintomas mais comuns da queratite são os seguintes:
- Hiperemia ou dito olho vermelho;
- Sensação de corpo estranho ou dita sensação de areia nos olhos;
- Dor nos olhos, que pode ir moderada a forte;
- Fotofobia ou dita sensibilidade à luz;
- Olhos lacrimejantes ou ditas lágrimas em excesso;
- Visão turva ou dita visão embaçada;
- Manutenção difícil de olhos abertos devido à dor ou irritação.
- intensidade dos sinais e sintomas da queratite ocular variam de acordo com o tipo queratite e evolução da mesma.
Tratamento
O tratamento depende do agente causador, ou seja, se for causada por vírus a terapêutica deve ser efetuada com medicamentos antivíricos sistémicos ou tópicos, ou se for de origem bacteriana o tratamento deverá ser com antibióticos tópicos. Em conclusão, o tratamento é efetuado de acordo com a causa, pelo que o tratamento deve ser prescrito pelo oftalmologista. Se há a existência de um olho seco associado as lágrimas artificiais são geralmente eficazes e é obrigatória a sua prescrição
No caso da queratite associada a doenças autoimunes, é frequentemente tratada com corticóides.
O prognóstico da maioria dos casos de queratite é geralmente muito bom. De realçar o tratamento precoce da queratite virusais e bacterianas como por herpes simplex ou zoster ou bactérias, tem na maioria dos casos uma evolução favorável sem complicações ou perda de visão. Noutro caso o tratamento precoce de uma queratite fúngica é essencial, mas, mesmo com o tratamento adequado, a infeção pode persistir e trazer baixa de visão.
Em casos mais graves e na maior parte das vezes, o único tratamento possível é a cirurgia, com recurso a um transplante de córnea.
Contudo, o mais importante é falar com o seu oftalmologista ao serem detetados os primeiros sinais/sintomas e com ele optar pelo tratamento mais adequado para o tipo de queratite em causa. Mas, e, a finalizar, o tratamento é sempre orientado para a causa e por um oftalmologista.
Transplante de córnea
O transplante de córnea é um processo cirúrgico em que uma córnea lesada é substituída pela córnea de um dador. Há dois tipos: se for na totalidade é uma queratoplastia penetrante, se for parcial é uma queratoplastia lamelar. Neste procedimento, a córnea dadora, enxerto, é retirado de um indivíduo recentemente falecido, sem doenças conhecidas ou outros fatores que possam afetar a viabilidade ou a saúde do doente, recetor.
No transplante de córnea, há alguns cuidados no pós-operatório que devem tomados para minimizar alguns riscos. No pós-transplante, deve ser efetuado tratamento médico controlado, a saber:
- Medicamentos tópicos, e sistémicos, imediatamente após o transplante de córnea e durante o período de recuperação, de forma a controlar possível infeção, edema ou dor.
- Recomenda-se oclusor e repouso. O oclusor protege o olho no pós-operatório e o tempo de repouso é variável, mas geralmente deve ser cerca de um mês aproximadamente (4 semanas). No transplante de córnea, deve-se retomar o trabalho lentamente até á realização das atividades quotidianas, incluindo o exercício físico. No futuro deverá tomar precauções extras com o olho para preservar a sua função.
- No pós-operatório, devem realizar-se controlos oftalmológicos de rotina, para detetar complicações no primeiro ano pós-transplante.
- Geralmente pessoas sujeitas a transplante de córnea terão a sua visão parcialmente recuperada.
- O risco de complicações e rejeição da córnea permanece durante anos após o transplante. Por isso, deve ser controlado pelo oftalmologista periodicamente.
Complicações
A córnea, pela sua transparência e poder dióptrico, funciona como uma das duas lentes dos olhos, logo toda e qualquer alteração da estrutura vai modificar a transparência dando origem a uma opacificação e consequentemente diminuir a visão.
Contudo, pode também diminuir a resistência da córnea com a consequente alteração da curvatura da córnea, modificando o poder dióptrico da mesma e em última instância levar a formação de um queratocone ou rotura da córnea.
Em suma a transparência da córnea é comprometida, causando redução da acuidade visual e dor ocular, entre outros sintomas.
Medidas preventivas
Os cuidados básicos para prevenir a doença vão depender da causa, pois nalguns casos sabemos os riscos inerentes. Assim, por exemplo sabemos que um dos fatores que causa a queratite é o uso inadequado de lentes de contato. Logo, uma das principais medidas preventivas é obviarmos a algumas situações que envolvem o uso das lentes e que são potencializadoras da doença, como: adormecer, mergulhar ou nadar sem tirá-las; manusear as lentes de contato sem lavar as mãos; utilizar soluções de limpeza e desinfeção fora de prazo ou de origem duvidosa; guardar as lentes de contato em água da torneira; não trocar com a regularidade aconselhável quer as lentes quer a proteção das mesmas, ou, colocar as lentes de contato com as mãos molhadas. Em resumo, é preciso seguir as recomendações do seu oftalmologista e do fabricante quanto ao uso, a manutenção e os prazos de validade.
Outros cuidados colocam-se com pessoas que trabalham expostas a substâncias químicas ou chamas e faíscas. Os olhos devem estar sempre protegidos por equipamentos de proteção individual para não sofrerem qualquer lesão decorrente do meio de trabalho. Isto também se aplica para cuidados diários envolvendo possíveis situações de risco capazes de atingir a região ocular.
De resto, todo cuidado é pouco com os olhos e a opção é termos uma rotina que priorize o cuidado da saúde visual é o essencial em qualquer momento dos olhos
Principais conselhos
O primeiro, mais relevante conselho é o mantermo-nos atentos a qualquer alteração em nossa visão, uma vez que as complicações da queratite podem levar à cegueira ou deixar que sequelas provoquem baixa da visão.
O segundo, entre os sinais ou sintomas mais comuns associados à queratite, temos: hiperemia ou vermelhidão, dor ocular, lacrimejo, dificuldade em abrir a pálpebra devido á dor ou irritação, visão turva e com diminuição, sensibilidade à luz ou fotofobia e sensação de areia no olho. Se algum destes sinais/sintomas começar a incomodar, deve consultar de imediato o seu oftalmologista para que possa averiguar o possível o tipo de queratite em causa, se for o caso, e prescrever o tratamento adequado.
