Psoríase: a importância da abordagem individualizada
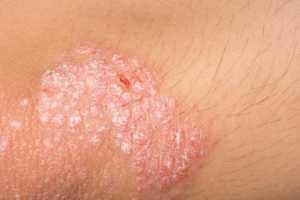
As unhas podem também estar envolvidas, tornando-se mais espessas, de aspeto ponteado ou de cor amarelada. Afeta igualmente homens e mulheres e pode surgir em qualquer idade sendo, contudo, o seu início mais frequentemente entre os 20-30 anos e os 50-60 anos. A extensão e gravidade da doença são altamente variáveis. As lesões podem ser localizadas e em número reduzido ou atingirem quase toda a superfície corporal.
Esta doença, que não é contagiosa, resulta da conjugação de fatores genéticos e ambientais tais como stress, infeções, trauma e alguns medicamentos.
A psoríase tem um elevado impacto físico e psicossocial nos doentes e seus familiares. Foi aliás demonstrado que o impacto da psoríase na qualidade de vida dos doentes é superior ao de muitas outras patologias socialmente significativas, tais como cancro, diabetes ou doença cardiovascular. Em aproximadamente 30% dos doentes, a psoríase associa-se a uma forma de artropatia inflamatória, a artrite psoriática, que pode afetar as articulações periféricas (por exemplo mãos e pés) e/ou esqueleto axial (coluna vertebral e bacia) e condicionar ainda episódios de entesites (inflamação dos locais onde os tendões e ligamentos se inserem nos ossos) e dactilites (inflamação das pequenas articulações das mãos e pés com edema periarticular, isto é, em redor da articulação).
O diagnóstico e tratamento precoces destas condições são fundamentais para prevenir a destruição permanente das articulações e assim promover o bem-estar dos doentes. Apesar do envolvimento cutâneo ser frequentemente a manifestação mais proeminente e por vezes a única identificada desta doença, sabe-se atualmente que a psoríase é uma doença inflamatória multissistémica que se associa a várias doenças.
Além da artrite psoriática, destaca-se a doença cardiovascular, a síndrome metabólica (que engloba aumento perímetro abdominal, elevação dos triglicerídeos e do colesterol, hipertensão arterial e diabetes tipo 2), a doença inflamatória intestinal, a doença pulmonar obstrutiva crónica e doença psiquiátrica (ansiedade, depressão).
Embora estas associações ainda não estejam completamente compreendidas, pensa-se que a inflamação sistémica objetivada nos doentes com psoríase tenha um papel preponderante. Estas doenças aumentam o impacto psicossocial negativo da psoríase.
Ainda não existe cura para a psoríase, mas nos últimos anos têm sido aprovadas várias terapêuticas que permitem tratar cada vez de forma mais eficaz esta patologia. Os objetivos do tratamento são controlar os sinais e sintomas da doença, garantindo qualidade de vida e permitindo uma vivência pessoal, familiar, social e profissional indistinguível dos indivíduos não doentes.
Nas formas ligeiras, as terapêuticas tópicas são geralmente eficazes, embora muitas vezes com baixas taxas de adesão. No entanto, têm sido conseguidas novas formulações e dispositivos de aplicação, com o objetivo de ultrapassar esta problemática.
Nos casos mais graves, a fototerapia e/ou as diferentes terapêuticas sistémicas permitem alcançar um bom controlo da doença. Recentemente, têm sido aprovados vários medicamentos sistémicos, com taxas de resposta muito favoráveis e que representam um grande avanço no tratamento dos doentes mais graves.
É fundamental que o doente com psoríase procure o seu Dermatologista e/ou Médico de Família, de forma a ser discutida a melhor estratégia terapêutica para o seu caso. A abordagem terapêutica deve ser global e holística, incluindo não só o tratamento das lesões cutâneas, mas também a avaliação e tratamento das diversas comorbilidades que possam estar associadas. Além do tratamento, deve ser encorajado um estilo de vida saudável, incluindo dieta equilibrada para manutenção do índice de massa corporal adequado, a prática de exercício físico e cessação tabágica.

